Удаление придатков лишний вес
Содержание статьи
Последствия удаления придатков: советы и рекомендации
Удаление женских придатков – крайне сложная и масштабная операция, которую назначают только в критических состояниях (к примеру, при появлении опухоли яичников либо необратимых воспалительных процессах малого таза). Процедура может проводится как на двух, так и на одном яичнике. И хоть в большинстве случаев выполняется удаление придатков с одной стороны, последствия такого воздействия не менее опасны.
Если существует хоть небольшой шанс обойтись без хирургического вмешательства, то врачи обязательно используют его, так как последствия для здоровья после удаления правых и левых придатков тяжелые. Зачастую вмешательство сопровождается как психическими, так и медицинскими осложнениями, поэтому принимать решение о его проведении может только пациент.

Удаление придатков: изменения в организме и последствия процедуры
Удаление придатков вызывает определенные последствия в организме женщины: происходят изменения, схожие с тем процессами, которые сопровождают менопаузу. Разница в них заключается только в том, что климакс вызывается постепенным угасанием работоспособности яичников, а операция прекращает их воспроизводство сразу, одномоментно, из-за чего наблюдается сильнейший стресс.
Удаление придатков вызывает последствия, первые проявления которых видны спустя несколько недель после операционного вмешательства, а через 2-3 месяца достигают особого пика. Из-за того, что гормоны обладают защитным действием для органов и тканей, после их понижения организм заметно стареет. Легче переносят удаление придатков женщины возрастом за 45 лет, для них последствия не такие серьезные, как для молодых девушек.
Удаление придатков: основные последствия для здоровья
Наиболее частые последствия после удаления правых и левых придатков — психоэмоциональные расстройства, сопровождающиеся раздражительностью, бессонницей, ухудшением настроения и плаксивостью. У женщин могут возникать комплексы, переживания, связанные с личной неполноценностью. Также появляется скорая утомляемость, за счет чего снижается работоспособность человека.
Удаление придатков может вызвать и более серьезные последствия. Повышается риск возникновения остеопороза, атеросклероза, ишемической болезни сердца и опущения влагалища, нередко наблюдаются болевые ощущения при половом акте, проблемы с мочеиспусканием. Также среди выраженных последствий удаления придатков – аритмия, тахикардия, кровотечение, повышение артериального давления и температуры, потливость и приливы. Часто появляется избыточная масса на почве гормональных сбоев. Симптомы могут усиливаться при наличии неблагоприятных факторов (курение, лишний вес пациента, наличие диабета).
Во многих случаях последствием удаления придатков с одной стороны может стать проблема с возможностью забеременеть. А если операция проводится сразу на двух яичниках вместе с вырезанием маточных труб, то женщина навсегда утрачивает детородную функцию.

Удаление придатков: как устранить последствия
Последствия удаления придатков полностью устранить невозможно, однако существуют методы, позволяющие понизить негативное воздействие организма на недостаток женских гормонов. Основной способ — заместительная гормональная терапия, не допускающая развитие тяжелых симптомов климакса. Женщинам, перенесшим удаление придатков, чтобы уменьшить последствия, прописывают препараты с эстрогенами в форме гелей, таблеток или пластырей, а также назначают прием комбинированных лекарственных средств с содержанием гестагенов и эстрогенов.
Из-за того, что операция по удалению придатков изменяет расположение органов малого таза, возникают проблемы с функционированием кишечника и мочевого пузыря. Мышцы слабеют, могут появиться запоры или недержание мочи. Чтобы предупредить подобные последствия после удаления придатков врачи рекомендуют выполнять упражнения Кегеля.
Изменение гормонального фона после часто приводят к набору лишнего веса, поэтому пациенткам назначается диета, основанная на исключении из рациона мучных продуктов, кондитерских изделий, острых, жирных и соленых блюд. Дополняют ее активным времяпровождением: спортивными занятиями, плаванием, ходьбой.
Чтобы удаление придатков не привело к таким последствиям, как остеопороз и атеросклероз сосудов, прописывают специальные препараты, принимать которые нужно регулярно по рекомендациям врача.
Источник
Лапароскопическая гистерэктомия у больных ожирением
Проблема ожирения с каждым годом становится все более актуальной. В настоящее время в мире насчитывается около 300 млн больных, страдающих ожирением, что составляет 7% всего взрослого населения.
По данным ВОЗ, за последнее десятилетие XX в. в мире частота ожирения в среднем увеличилась на 50% [1]. В 2013 г. ООН опубликовала официальную статистику, согласно которой лидирующие позиции по распространенности ожирения занимают Мексика (32,8%), США (31,8%) и Сирия (31,6%) [2]. В России частота ожирения составляет 24,9% (24-е место в мире), при этом избыточную массу тела, включая ожирение, имеют 51,7% женщин и 46,5% мужчин [3].
Показателем для определения избыточного веса является индекс массы тела (ИМТ). Согласно классификации ожирения, предложенной ВОЗ, в тех случаях, когда ИМТ составляет 40 кг/м2 и выше, говорят о морбидном ожирении [4]. Однако по определению Национального института здоровья США (NIH), морбидным считается ожирение при сочетании ИМТ ≥35 кг/м2 с серьезными осложнениями, ассоциированными с ожирением (сахарный диабет 2-го типа, ишемическая болезнь сердца, артериальная гипертензия, злокачественные опухоли отдельных локализаций, некоторые репродуктивные нарушения, желчнокаменная болезнь и т. д.), или ожирение при ИМТ ≥40 кг/м2 вне зависимости от наличия осложнений [4]. По статистике, 2–4% взрослых людей в России имеют тяжелую форму ожирения, когда ИМТ превышает 40 кг/м2 [5].
Многие исследования указывают на то, что ожирение негативно влияет на женское здоровье: значимо увеличивает риск развития нарушений менструального цикла, аменореи, синдрома поликистозных яичников, дисфункциональных маточных кровотечений, миомы матки, гиперпластических процессов эндометрия, бесплодия. В настоящее время доказана взаимосвязь между развитием рака яичников, рака эндометрия и ожирением [6]. По данным литературы, у женщин с ожирением (ИМТ 30–40 кг/м2) рак эндометрия встречается в 2,5 раза чаще, а с морбидным ожирением (ИМТ >40 кг/м2) — в 6,3 раза по сравнению с пациентами с нормальной массой тела [7].
Широкая распространенность ожирения приводит и к росту частоты связанных с ним осложнений. В связи с этим часто встает вопрос об экстирпации матки у данного контингента больных. Традиционными доступами для проведения данной операции являются лапаротомный или влагалищный. В качестве альтернативы была предложена лапароскопия. Лапароскопическая гистерэктомия позволяет минимизировать интраоперационную кровопотерю, сократить длительность пребывания в стационаре, срок реабилитации, улучшить показатели качества жизни больных по сравнению с открытым доступом [8–12]. Еще недавно ожирение высокой степени являлось противопоказанием для выполнения лапароскопических операций повышенной сложности в гинекологии. Это связано не только с наличием у пациенток сопутствующих тяжелых экстрагенитальных заболеваний, высоким риском наложения карбоксиперитонеума, помещения больной в положение Тренделенбурга, но и с техническими трудностями из-за выраженного абдоминального ожирения. За последние десятилетия широкое развитие эндоскопических технологий привело к пересмотру данного вопроса [13–15]. Наряду с разработкой специальных инструментов (удлиненные троакары и игла Вереша, маточная канюля Clermont-FD) были изучены анатомические особенности и технические приемы отдельных этапов лапароскопической операции. При ожирении у пациентов увеличивается расстояние между кожей и апоневрозом, апоневрозом и брюшиной, изменяется соотношение между пупком и бифуркацией аорты (табл. 1, рис. 1). Некоторые хирурги рекомендуют метод «открытой» лапароскопии [15].
Повышение внутрибрюшного давления (ВБД) влияет на функционирование жизненно важных органов. Если ВБД не превышает 10 мм рт. ст., показатели центральной гемодинамики, как правило, остаются в пределах нормы. Повышение ВБД более 14 мм рт. ст. вызывает изменение функции внешнего дыхания и ротацию сердца вследствие смещения диафрагмы, при этом возрастает общее легочное сопротивление и снижается функциональная емкость легких. Инсуффляция газа в брюшную полость приводит к компрессии нижней полой вены с нарушением циркуляции в ее бассейне. В настоящее время показано, что негативные последствия, связанные с наложением карбоксиперитонеума и нахождением пациентки в положении Тренделенбурга, можно преодолеть путем поддержания ВБД не выше 10–15 мм рт. ст., применения современных аппаратов искусственной вентиляции легких в ходе анестезиологического пособия, тщательного интраоперационного мониторинга газовых и гемодинамических параметров [14–16].
Зарубежный опыт гистерэктомии лапароскопическим доступом у больных с ожирением
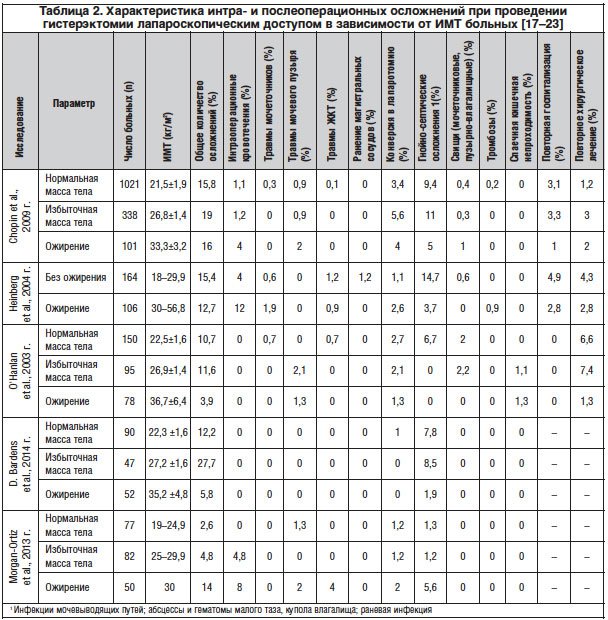
Судя по зарубежным публикациям, влияние ИМТ на исходы лапароскопических операций у больных с ожирением представляется удовлетворительным [17–22]. В 2009 г. N. Chopin и соавт. [17] были представлены данные ретроспективного исследования по изучению риска развития осложнений лапароскопической гистерэктомии в зависимости от степени ожирения. В исследование вошли 1460 больных, которым было произведено оперативное лечение по поводу доброкачественных заболеваний внутренних половых органов на базе Cochin University Hospital (Париж) в период с 1993 по 2007 г.; из них 338 (23,2%) пациенток имели избыточную массу тела (ИМТ 25–30 кг/м2), у 101 (6,9%) ИМТ составлял более 30 кг/м2. Было показано, что проведение данных операций у пациенток с ожирением не приводило к повышению частоты интраоперационных (травмы кишки, мочевого пузыря, мочеточника, кровотечения, тромбоэмболия) и послеоперационных (воспаление, свищи) осложнений.
Подобные результаты опубликованы в 2014 г. в ретроспективном исследовании D. Bardens и соавт. [18]. Проанализированы истории болезни 200 больных, которым на базе университетской больницы Saarland (Гамбург, Германия) была произведена лапароскопическая гистерэктомия в период с сентября 2009 по апрель 2011 г. В зависимости от ИМТ все пациентки были разделены на 3 группы: 90 (48%) пациенток с нормальной массой тела, 47 (25%) — с избыточной и 52 (27%) — с ожирением. В исследовании не было отмечено ни одного случая интраоперационного ранения смежных органов, магистральных сосудов, кровотечения.
Аналогичные данные были получены также в исследованиях Z. Holub и соавт. [19], K.A. O’Hanlan и соавт. [20, 21], E. M. Heinberg и соавт. [22]. Характеристика интра- и послеоперационных осложнений представлена в сводной таблице 2.
В то же время в проспективном исследовании F. Morgan-Ortiz и соавт., опубликованном в 2013 г., были представлены противоположные результаты [23]. В наблюдение вошли 209 пациенток, перенесших лапароскопическую гистерэктомию, из них 50 имели ожирение (ИМТ>30 кг/м2). Общая частота осложнений после хирургического лечения в группах больных с нормальной массой тела, избыточной массой тела и ожирением составила 2,6, 4,8 и 14% соответственно. При этом у больных с ожирением преимущественно отмечены травмы смежных органов (кишки, мочевого пузыря), раневая инфекция, в одном наблюдении — кровотечение, которое потребовало проведения гемотрансфузии. В группах сравнения чаще наблюдались осложнения послеоперационного периода (кровотечение из купола влагалища).
Необходимо отметить, что во всех исследованиях при проведении гистерэктомии лапароскопическим доступом у пациенток с ожирением было отмечено увеличение операционного времени и кровопотери. По данным разных авторов, средняя продолжительность операционного времени колебалась от 114 мин [22] до 154,6 мин [18]. По мнению F. Morgan-Ortiz и соавт., увеличение длительности операции у больных с ожирением связано с интраоперационными осложнениями [23].
Некоторые авторы у больных с ожирением с целью удаления матки предлагают влагалищный [24–27] или лапароскопически ассистированный влагалищный доступ как наиболее оптимальные [28, 29], однако указывается, что в случае отсутствия условий для влагалищного доступа лапароскопия является предпочтительной [20, 21, 24].
В современной зарубежной литературе в последнее время стало уделяться особое внимание исследованиям, посвященным проведению гистерэктомии у больных с ожирением с использованием робототехники [30–34]. В публикации T. Gallo и соавт. (2012 г.) приведены результаты ретроспективного анализа хирургического лечения, где сравнивались 101 больная с ожирением III степени (средний показатель ИМТ — 44,3 кг/м2), 156 больных — с ожирением II степени (средний ИМТ составлял 34,3 кг/м2) с группой из 185 пациенток без ожирения (средний ИМТ — 25,1 кг/м2) [30]. Всем 442 больным была произведена робот-ассистированная лапароскопическая гистерэктомия по поводу доброкачественных и злокачественных заболеваний внутренних половых органов. Исследуемые группы оказались сопоставимы по длительности операции, объему кровопотери. Не было обнаружено различий в частоте интра- и послеоперационных осложнений в зависимости от ИМТ, что позволило сделать вывод о возможности и безопасности проведения роботической хирургии в лечении больных с ожирением. Этот тезис является дискуссионным, т. к. в исследовании не проводилось сравнения робот-ассистированного доступа с другими.
Лапароскопическая гистерэктомия в лечении больных с ожирением в России
В отечественной литературе практически отсутствуют публикации об опыте выполнения гистерэктомий лапароскопическим доступом у больных с морбидным ожирением [7, 35]. Учитывая несомненную актуальность проблемы и нарастающее год от года число подобных пациенток, мы проанализировали наш опыт проведения подобных операций.
На базе отделения эндоскопической хирургии ГБУЗ МОНИИАГ в период с 2013 по 2014 г. было прооперировано 65 больных с морбидным ожирением, из них у 62 произведена лапароскопическая гистерэктомия, у 1 (1,6%) пациентки выполнена лапароскопически-ассистированная влагалищная гистерэктомия, у 2 (3,1%) — робот-ассистированная операция. В 2 (3,1%) наблюдениях использовался доступ «открытой» лапароскопии. ИМТ был в пределах от 35,64 до 64,98 кг/м2 (средний ИМТ — 48,37±7,9 кг/м2), при этом у 24 пациенток ИМТ был более 50 кг/м2, а у 6 больных − более 60 кг/м2 (рис. 2). Показаниями к оперативному лечению являлись доброкачественные и злокачественные заболевания внутренних половых органов: аденокарцинома эндометрия (46,1%), симптомная миома матки (37%), кистомы яичников (20%), атипическая гиперплазия эндометрия (3,1%), рецидивирующая гиперплазия и полипоз эндометрия (12,3%), сочетание патологии тела матки с пролапсом гениталий (4,6%) и стрессовым недержанием мочи (1,6%). У всех пациенток был отягощенный соматический статус: морбидное ожирение сочеталось с патологией сердечно-сосудистой или бронхолегочной системы, сахарным диабетом, варикозной болезнью, пупочными грыжами, онкологическими заболеваниями. В 9,2% случаев была произведена супрацервикальная гистерэктомия, в 1,6% — операции произведены без удаления придатков. В 89,2% наблюдений гистерэктомии сочетались с удалением придатков, в 9,2% − с удалением маточных труб, в 6,2% − с мини-лапаротомией, в 1,6% − с сакровагинопексией проленовым лоскутом, в 1,6% − с тазовой лимфоаденэктомией, в 6,2% − с пластикой пупочной грыжи, в 1,6% − с коррекцией стрессового недержания мочи и пластикой стенок влагалища сетчатыми протезами.
В нашем исследовании среднее время, затраченное на операцию, было меньше в сравнении с литературными данными и составило 94,3±44,76 мин. Объем кровопотери (128,55±60,78 мл) и длительность пребывания в стационаре (4±0,94 койко-день) были сопоставимы с ранее представленными публикациями. При анализе интраоперационных осложнений был отмечен один случай десерозирования прямой кишки у пациентки с выраженным спаечным процессом. В послеоперационном периоде в двух наблюдениях имело место нарушение пассажа мочи, что потребовало стентирования мочеточников, в одном наблюдении диагностирована гематома купола влагалища без повторного оперативного вмешательства, в одном − абсцесс в области разреза после мини-лапаротомии. Бронхолегочных и кардиоваскулярных осложнений не отмечено.
Заключение
В представленных данных современной литературы нет однозначной точки зрения по поводу оптимального доступа для проведения гистерэктомии у больных с высокой степенью ожирения. Противоречивы результаты и по зависимости частоты интра- и послеоперационных осложнений от степени ожирения, что, несомненно, требует дополнительных исследований. На основании нашего опыта лапароскопическая гистерэктомия является наиболее оптимальным доступом в лечении больных с морбидным ожирением ввиду небольшого количества осложнений и малой травматичности операции.



Литература
- Toouli J., Fried M., Khan A.G. et al. WGO Global Guideline Obesity // World Gastroenterology Organization. 2009. 42 p.
- The state of food and agriculture: Food and agriculture of the United Nations. Rome, 2013. 99 p.
- Аметов А.С. Эффективное лечение ожирения — путь борьбы с эпидемией Diabetes mellipidus // Медицинский совет. 2013. № 2. С. 78–83.
- Бондаренко И.З., Бутрова С.А., Гончаров Н.П. и др. Лечение морбидного ожирения у взрослых. Национальные клинические рекомендации // Ожирение и метаболизм. 2010. № 3. С. 64–68.
- Ершова Е.В., Трошина Е.А., Федорова О.С. и др. Морбидное ожирение – возможности консервативной терапии // Ожирение и метаболизм. 2010. № 4. С. 40–43.
- Schmandt R.E., Iglesias D.A., Co N.N. et al. Understanding Obesity and Endometrial Cancer Risk: Opportunities for Prevention // Obstet. Gynecol. 2011. Vol. 205. P. 518–525.
- Berlev I.V., Urmancheeva A.F., Saparov A.B. et al. Laparoscopic radical hysterectomy with pelvic lymph node dissection for endometrial cancer in obese patients // Vopr. Onkol. 2014. Vol. 60(3). P. 327–334.
- Garry R., Fountain J., Brown J. et al. EVALUATE hysterectomy trial: amulticentre randomised trial comparing abdominal, vaginal and laparoscopic methods of hysterectomy // Health Technol. Assess. 2004. Vol. 8. P. 1–154.
- Chapron C., Fauconnier A., Goffinet F. et al. Laparoscopic surgery is not inherently dangerous for patients presenting with benign gynaecologic pathology. Results of a meta-analysis // Hum. Reprod. 2002. Vol. 17. P. 1334–1342.
- Johnson N., Barlow D., Lethaby A. et al. Methods of hysterectomy: systematic review and meta-analysis of randomized controlled trials // BMJ. 2005. Vol. 330. P. 1478.
- Kovac S.R. Hysterectomy outcomes in patients with similar indications // Obstet Gynecol. 2000. Vol. 95. P. 787–793.
- Ferrari M.M., Berlanda N., Mezzopane R. et al. Identifying the indications for laparoscopically assisted vaginal hysterectomy: a prospective, randomised comparison with abdominal hysterectomy in patients with symptomatic uterine fibroids // BJOG. 2000. Vol. 107. P. 620–625.
- Robinson J.K., Isaacson KB. Laparoscopic surgery in the obese: Safe techniques // OBG Management. 2005. Р. 60–73.
- Lamvu G., Zolnoun D., Boggess J. Obesity: Physiologic changes and challenges during laparoscopy // Am. J. Obstet. Gynecol. 2004. № 191. Р. 669–674.
- Hasson A.M. Risk of Pneumoperitoneum in Obese: old myths and new realities // World J. Laparoscopic Surg. 2011. Vol. 4(2). P. 97–102.
- Корик В.Е. Карбоксиперитонеум при лапароскопических операциях – необходимость альтернативы? // Военная медицина. 2009. № 4. С. 73–75.
- Chopin N., Malaret J.M., Lafay-Pillet M.C. et al. Total laparoscopic hysterectomy for benign uterine pathologies: obesity does not increase the risk of complications // Hum. Reprod. Oxf. Engl. 2009. Vol. 24. P. 3057–3062.
- Bardens D., Solomayer E., Baum S. et al. The impact of the body mass index (BMI) on laparoscopic hysterectomy for benign disease // Arch. Gynecol. Obstet. 2014. Vol. 289. Р. 803–807.
- Holub Z., Jabor A., Kliment L. et al. Laparoscopic hysterectomy in obese women: aclinical prospective study // Eur. J. Obstet. Gynecol. Reprod. Biol. 2001. Vol. 98. P. 77–82.
- O’Hanlan K.A., Lopez L., Dibble S.L. et al. Total laparoscopic hysterectomy: body mass index and outcomes // Obstet. Gynecol. 2003. Vol. 102. Р. 1384–1392.
- O’Hanlan K.A., Dibble S.L., Fisher D.T. Total laparoscopic hysterectomy for uterine pathology: impact of body mass index on outcomes // Gynecol. Oncol. 2006. Vol. 103. Р. 938–941.
- Heinberg E.M., Crawford B.L., Weitzen S.H. Total laparoscopic hysterectomy in obese versus nonobese рatients // Obstet. Gynecol. 2004. Vol. 103. Р. 674–680.
- Morgan-Ortiz F., Soto-Pineda J.M., Lуpez-Zepeda M.A. et al. Effect of body mass index on clinical outcomes of patients undergoing total laparoscopic hysterectomy // Intern. J. Gynecol. Obstetrics. 2013. Vol. 120. Р. 61–64.
- Osler M., Daugbjerg S., Frederiksen B.L. et al. Body mass and risk of complications after hysterectomy on benign indications // Hum. Reprod. 2011. Р.1–7.
- Harmanli O.H., Dandolu V., Isik E.F. et al. Does obesity affect the vaginal hysterectomy outcomes? // Arch. Gynecol. Obstet. 2011. Vol. 283. Р. 795–798.
- Sheth S.S. Vaginal hysterectomy as a primary route for morbidly obese women // Acta Obstet. Gynecol. 2010. Vol. 89. Р. 971–974.
- Rafii A., Samain E., Levardon M. et al. Vaginal hysterectomy for benign disorders in obese women: a prospective study // BJOG: Internat. J. Obstetrics Gynaecol. 2005. Vol. 111. Р. 223–227.
- Devaja O., Samara I., Papadopoulos A.J. Laparoscopically Assisted Vaginal Hysterectomy (LAVH) Versus Total Abdominal Hysterectomy (TAH) in Endometrial Carcinoma: Prospective Cohort Study // Internat. J. Gynecol. Cancer. 2010. Vol. 20 (4). Р. 570–575.
- Oscar D. Almeida Jr. Microlaparoscopic-Assisted Vaginal Hysterectomy in the Morbidly Obese Patient // JSLS. 2004. Vol. 8(3). Р. 229–233.
- Gallo T., Kashani S., Patel D.A. et al. Robotic-Assisted Laparoscopic Hysterectomy: Outcomes in Obese and Morbidly Obese Patients // JSLS. 2012. Vol. 16. Р. 421–427.
- Almeida O.D. Robotic Hysterectomy Strategies in the Morbidly Obese Patient // JSLS. 2013. Vol. 17. Р. 418–422.
- Holloway R.W., Ahmad S. Robotic-assisted surgery in the management of endometrial cancer // J. Obstet. Gynaecol. Res. 2012. Vol. 38(1). Р. 1–8.
- Nawfal A.K., Orady M., Eisenstein D. et al. Effect of body mass index on robotic-assisted total laparoscopic hysterectomy // J. Minim. Invas. Gynecol. 2011. Vol. 18(3). Р. 328 –332.
- Bernardini M.Q., Gien L.T., Tipping H. et al. Surgical outcome of robotic surgery in morbidly obese patients with endometrial cancer compared to laparotomy // Int. J. Gynecol. Cancer. 2012. Vol. 22(1). Р. 76–81.
- Берлев И.В., Урманчеева А.Ф., Максимов С.Я. и др. Сравнительный анализ хирургического лечения рака эндометрия лапароскопическим и традиционным лапаротомным доступом // Сибирский онкологический журнал. 2012. № 6 (54). С. 32–36.
Источник