Как лишним весом снизить артериальное давление
Содержание статьи
Избыточный вес при повышенном артериальном давлении
Лишний вес и давление — это вечная взаимосвязь, так как наличие лишних килограммов и неправильное питание является одной из основных причин возникновения повышенного давления.

Влияние лишнего веса на давлением
Ожирение — это серьезная проблема, которая вызывает ряд последствий и осложнений. Лишние килограммы тела нагружают сердечную мышцу и сосуды. Этот усиленный рабочий ритм способствует развитию атеросклероза, аритмии, стенокардии, инфаркта миокарда, ишемической болезни сердца и гипертонии. Многими исследованиями доказано, что лишний вес и давление имеют четкую причинную связь.
Для многих людей, страдающих лишним весом, повышенное давление становится нормой. При ожирении уровень артериального давления повышается в 3-4 раза чаще.
Проблемы с лишним весом и давлением однозначно связаны. Даже 5-10 лишних килограмм могут способствовать повышению нормальных показателей. Но как узнать о наличии избыточного веса? Для этого существует формула индекса массы тела.
Индекс массы тела — это идеальный расчет веса, который не нарушает никаких функций организма. Для вычисления необходимо сделать расчет по формуле:
Пример: если вес 60 кг, а рост 1,70 м, ИМТ будет выглядеть так — 60:(1,7*1,7) = 20,7.
Нормальным показателем индекса массы тела считается величина от 20 до 25. Если индекс превышает 25, значит, имеется лишний вес, а 30 — показатель ожирения.
При наличии лишних килограммов достаточно регулярно устраивать разгрузочные дни раз в неделю. Продукт для разгрузки организма можно подобрать самостоятельно, но важно, чтобы он не позволял организму истощаться, насыщал его витаминами и минералами, которые необходимы для нормальной жизнедеятельности организма. Лучше всего подойдут кефир, творог, свекла, гречка.
 Наличие избыточного веса свидетельствует о неправильном питании, низких физических нагрузках, накоплении холестерина, что способствует развитию гипертонической болезни.
Наличие избыточного веса свидетельствует о неправильном питании, низких физических нагрузках, накоплении холестерина, что способствует развитию гипертонической болезни.
- При наличии лишних килограммов увеличивается нагрузка на сердце, оно работает в усиленном ритме. Это приводит к нарушению нормального кровотока и увеличению артериального давления.
- Чаще всего люди, страдающие ожирением, ежедневно употребляют жирные продукты и фастфуд, которые могут вызвать гипертонию.
- Наличие лишнего веса свидетельствует о большом употреблении плохого холестерина, который способствует развитию атеросклероза (накоплению холестериновых отложений на стенках сосудов). Они сужают просвет и утяжеляют ток крови, что со временем вызывает гипертонию.
Конкретного утверждения, что лишний вес является причиной гипертонии, нет. Причиной поднятия давления служат вышеперечисленные факторы, которые сопутствуют как ожирению, так и возникновению гипертонической болезни. Поэтому, чтобы снизить риск развития заболевания, необходимо бороться с избыточным весом.
Опасности
Ожирение — это серьезное заболевание, которое является нарушением в работе обменных процессов. Наличие лишнего веса способствует уменьшению срока жизни.
При гипертонии борьба с жировыми отложениями входят как в курс лечения, так и профилактики. И к этому следует относится очень серьезно, так как избыточный вес в комплексе с гипертонической болезнью может нанести весомый вред организму.
- При неправильном питании в организм поступает много высококалорийных продуктов, содержащих большое количество холестерина. Его избытки в крови начинают накапливаться на стенках сосудов и со временем затвердевать. Этот процесс приводит к возникновению холестериновых бляшек, которые не позволяют крови двигаться в нормальном рабочем ритме. А давлению в этот момент свойственно повышаться. Также сосуды теряют свою эластичность, становятся очень хрупкими.
- Возникает высокий риск тромбообразований, которые перекрывают ток крови, что вызывает тяжелую гипертонию и возможность развития гипертонического криза.
- Атеросклеротические бляшки могут перекрыть коронарные артерии, что вызовет инсульт.
Такие осложнения могут произойти при повышенном уровне холестерина, который поступает в организм с жирными и калорийными продуктами. В комплексе с недостаточными физическими нагрузками, курением, употреблением алкоголя, может произойти перегрузка сердца, что способствует развитию инфаркта миокарда.
Снижение массы тела
Исследованиями доказано, что снижение веса существенно понижает уровень артериального давления. При похудении на 5 кг, систолические показатели снижаются на 3 мм рт. ст., диастолические — на 2 мм рт. ст. При потере 10 кг, давление снижается до 7/4 мм рт. ст.
Очень важно при гипертонии худеть правильно. Резкая потеря веса может привести к нехорошим последствиям, или другим осложнениям гипертонического состояния. Следует худеть постепенно, снижая вес не более чем на 10% за полгода. Этот результат будет устойчивым. При резком похудении организм получает стресс и при первой возможности начинает максимально восстанавливать потерянные отложения, в качестве запасов на будущее.
 Любые экстрим-диеты не только возвращают сброшенный вес обратно, но и наносят весомый ущерб организму изнурительными голодовками.
Любые экстрим-диеты не только возвращают сброшенный вес обратно, но и наносят весомый ущерб организму изнурительными голодовками.
Чтобы похудеть при гипертонии, следует придерживаться специализированной диеты, которая способствует постепенной нормализации веса и понижению артериального давления.
Существует несколько основных правил, как убрать вес при гипертонии, не навредив организму.
- Следует употреблять столько калорий в день, сколько израсходуется энергии.
- Принимать пищу необходимо тогда, когда организм этого требует.
- При постоянном чувстве голода следует кушать 5-6 раз в день маленькими порциями.
- Употреблять в день не менее 2 л. воды.
Эти правила способствуют гармоничному похудению при гипертонии.
Для хорошего результата нужно совместить занятия спортом и диету при гипертонической болезни.
Диетологическое питание в период лечения или профилактики против гипертонии направлено на полное избавление от избыточного веса и нормализацию тонуса сосудов и работы почек.
Суть диеты:
- Снижение количества употребляемой соли (она способствует задержке жидкости в организме, что повышает тонус сосудов).
- Отказ от животных жиров (уменьшается уровень холестерина в крови, предотвращая его скопления).
- Употребление продуктов растительного происхождения (они насыщают организм необходимыми минералами и витаминами).
- Полный отказ от курения и употребления алкоголя (это предотвращает дополнительную нагрузку на сердце).
Эти простые правила помогут избавиться от лишнего веса, понизить артериальное давление на 10-12 мм рт. ст. Также данный рацион способствует расщеплению холестериновых бляшек и нормализации тонуса сосудов, что, в свою очередь, нормализует давление.
Питание для понижения давления должно выглядеть следующим образом:
- Для укрепления сердца и сосудов нужно употреблять большое количество магния и калия, которые содержатся в моркови, свекле, кураге, капусте.
- Для предотвращения сбора жидкости в организме, следует употреблять воду в пределах 2-3 л в день.
- При гипертонии нужно ограничить употребление продуктов в жареном виде. Следует отдать предпочтение готовке на пару, тушению, варке.
Рацион гипотонической диеты должен быть богат свежими фруктами и овощами, цельнозерновыми продуктами, рыбой, растительными маслами, нежирными молочными продуктами.
Под запрет попадают жирные сорта мяса, копчености, колбасы, сыр и жирные молочные продукты. Для гипертоников категорически запрещены быстрые углеводы: сахар, конфеты, торты. Также навредит употребление любых маринадов и консервированных продуктов.
Чтобы качественно избавиться от лишних килограмм, к правильному питанию следует добавить физические нагрузки. Больным гипертонией нужно аккуратно подходить к упражнениям, так как при усиленных занятиях нагрузка на сердце увеличивается, и уровень артериального давления поднимается. Поэтому гимнастика при гипертонии должна быть максимально легкой и простой.
Продолжительность занятий должна начинаться с 10-15 минут в день, с целью подготовки сердечной мышцы к последующим нагрузкам. Каждую вторую неделю следует увеличить сессию на 5 минут. В таком ритме следует дойти до 30-60 минут занятий 4-6 дней в неделю. Только при регулярных тренировках можно избавиться от лишнего веса и нормализовать уровень артериального давления.
Начать занятия спортом следует с обычной ходьбы с последующими упражнениями на растяжку. На третьей неделе занятий можно перейти к велотренажеру или начать выполнять курс аэробики для новичков. Следует помнить, если в моменты упражнений чувствуются головокружения или учащенное сердцебиение — необходимо понизить темпы выполнения. После тренировки необходимо замерять давление и передавать данные своему лечащему врачу. Это поможет подобрать правильный курс лечения гипертонии и избавления от лишних килограмм.
Ожирение — это заболевание, которое негативно влияет на работу сердца и сосудов. Если не следить за своей массой тела, помимо эстетических проблем, возникнут тяжелые заболевания. Поэтому лучше не допускать свое тело к таким изменениям. Это поможет оставаться красивым и здоровым на протяжении долгих лет жизни.
Источник
9 способов снизить кровяное давление
Согласно данным ВОЗ, от гипертонии страдает больше 1 млрд человек. Чаще всего причиной становится нездоровый образ жизни [1].
Обычно заболевание протекает бессимптомно, поэтому многие люди даже не догадываются о проблеме и не всегда идут ко врачу даже при наличии признаков (головные боли по утрам, звон в ушах, головокружение, кровотечения из носа, нарушение сердечного ритма, ухудшение зрения). Хотя именно врач может выставить точный диагноз после обследования. Тем не менее даже здоровым людям кардиологи рекомендуют периодически пользоваться тонометром. Если у вас высокое давление, важно не только обратиться к специалисту и принимать соответствующие лекарства, но и изменить свой стиль жизни.
Статью проверила доктор медицинских наук Диана Новикова, кардиолог Центра лечения суставов и сердца
Рекомендации для снижения давления:
- Снизить потребление алкоголя. Полный запрет для гипертоников не предусмотрен, однако определить разрешенную дозу желательно вместе с врачом.
- Перестать курить.
- Сбросить лишний вес. Снижение массы тела даже на 5-10% уже снизит риск развития сердечно-сосудистых осложнений. «Здоровый» обхват талии, по стандартам Минздрава, — меньше 94 см у мужчин и меньше 80 см у женщин.
Есть и другие важные изменения в образе жизни, которые помогут нормализовать давление.
1. Гуляйте и занимайтесь спортом
Согласно исследованиям, снизить артериальное давление помогают физические нагрузки. Причем сильно напрягаться совсем не обязательно. Достаточно 30 минут умеренных упражнений в день, в том числе прогулок пешком в ускоренном темпе (6-7 км/ч), 5-7 дней в неделю. В качестве тренировок также подойдут скандинавская ходьба, езда на велосипеде, плавание, фитнес [2], [3].
При этом чем выше будет ваша активность, тем ниже будет опускаться стрелка тонометра [4].
Главное — выбрать себе занятие по душе и много двигаться: танцевать, заниматься спортом или работать в саду.
2. Уберите соль
Стандартное потребление соли во многих странах составляет 9-12 г в сутки с учетом «скрытых» источников минерала (например, в уже готовой пище или соусах). При этом стандарт ВОЗ — 5 г в день. Такая же норма и при гипертонии. Сокращение соли в рационе способствует снижению систолического артериального давления [5].
3. Обратите внимание на продукты, богатые калием
Этот минерал помогает организму избавиться от ненужного натрия, то есть той же соли, и снижает давление на кровеносные сосуды [6].
Чтобы добиться баланса калия в рационе, необходимо меньше есть обработанной пищи и больше свежей. В частности, стоит чаще покупать продукты, богатые калием:
- овощи, особенно листовая зелень, помидоры, картофель и сладкий картофель;
- фрукты, включая дыни, бананы, авокадо, апельсины и абрикосы;
- молочные продукты, такие как молоко и йогурт;
- орехи и семена;
- бобы;
- тунец и лосось.
Пациентам с повышенным давлением рекомендуется есть больше рыбы (не реже двух раз в неделю), меньше жиров животного происхождения и увеличить потребление овощей и фруктов до 300-400 г в день.
4. Ешьте ягоды
Во-первых, это вкусно, а получать удовольствие от пищи — это важно. А во-вторых, ягоды богаты полифенолами, натуральными растительными соединениями, полезными для сердца. Они могут снизить риск инсульта, сердечных заболеваний и диабета, а также улучшить кровяное давление.
5. Научитесь справляться со стрессом
Это основная причина высокого кровяного давления. Стресс мобилизует тело, а это значит, что пульс учащается, а сосуды сужаются.
Нередко такие состояния провоцируют компульсивное переедание и неконтролируемое употребление алкоголя, что также негативно сказывается на сердце и кровеносной системе.
Самый простой способ снизить стресс — слушать успокаивающую музыку [7].
Возможно, придется пересмотреть свой рабочий график и снизить нагрузку [8].
6. Дышите глубже и медитируйте
Обе эти практики действуют на парасимпатическую нервную систему. Именно она отвечает за расслабление тела, замедление частоты сердечных сокращений и снижение кровяного давления. Глубокое дыхание и медитация дают краткосрочный эффект, который может длиться дольше при регулярных занятиях [9], [10].
Дыхательные практики также могут быть весьма эффективными [11]. Исследования показывают, что давление у людей было ниже в тех группах, где участники делали подобные упражнения. Попробовать дыхательную технику расслабления можно при помощи этого видео.
7. Добавьте продукты богатые магнием и кальцием
Даже небольшие изменения уровня магния могут влиять на тонус сосудов и работу сердца [12]. Поэтому в случае недостатка магния необходимо восполнять его. Кальций также важен [13]. И хотя данные клинических исследований неоднозначны, никому не помешает диета, состоящая из продуктов, богатых этими минералами:
- овощи;
- молочные продукты;
- бобовые;
- цельнозерновые;
- курица;
- орехи.
8. Высыпайтесь
Доказано, что регулярный недосып (сон меньше пяти часов в сутки) провоцирует высокое давление. Помимо этого недостаток ночного отдыха снижает резистентность организма к стрессам и провоцирует сбои в метаболических процессах, что приводит к постепенному набору веса. Впрочем, спать больше девяти часов в сутки может быть вредно [14].
Рекомендованное время для сна:
7-9 часов в возрасте 18-64 лет;
7-8 часов в возрасте от 64 и выше [15];
Желательно ложиться спать в одно и то же время, в идеале до 23:00.
9. Обратите внимание на кофеин
Одна чашка кофе или чая действительно кратковременно может повысить давление. При этом последние исследования показывают, что регулярное употребление этих напитков мало влияет на устойчивый рост показателей тонометра [16], [17].
Наоборот, кардиологи рекомендуют пить до трех чашек кофе в день (до 300 мг), так как это не только безопасно, но и полезно для сердца и не приведет к повышению давления у большинства людей. Гиперчувствительность к кофеину встречается очень редко. Для проверки следует исключить из рациона эспрессо и капучино и проследить, повлияло ли это на привычные показатели.
Комментарий эксперта
Диана Новикова, д. м. н., кардиолог Центра лечения суставов и сердца
Основной симптом гипертонической болезни — это устойчивое повышение артериального давления выше 140/90 мм рт. ст. К таким показателям нужно относиться серьезно, ведь они способны привести к поражению мозга, сердца и почек. При этом только 50% людей̆ с повышенным артериальным давлением знают, что больны, а систематически лечатся далеко не все. В России этот диагноз распределяется следующим образом. Гипертоническая болезнь диагностируется у 25% мужчин в группе 25-34 лет, у 45% в группе 35-44 лет, у 60% в группе 45-54 лет. Поэтому я бы рекомендовала молодым людям пользоваться тонометром, начиная с 25 лет.
У женщин дела обстоят лучше: гипертоники составляют 11% в группе 25-34 лет, 30% в группе 35-44 лет и 53% в группе 45-54 лет. Так что начать контролировать давление можно с 35 лет.
Если прибор постоянно показывает цифры выше 130/85 мм, необходимо обратиться ко врачу. Дальше все зависит от диагноза, который дифференцируется не только по степеням (1, 2 и 3), но и по риску развития инфаркта миокарда, инсульта, сердечной смерти. Риск — от низкого до очень высокого — зависит от того, как давление влияет на органы: сердце, мозг, почки, сетчатку глаза или сосуды.
Всем пациентам с артериальной гипертензией 1-й степени (когда верхний показатель выше 140, но не достигает отметки 160, а нижний колеблется от 90 до 99 мм рт. ст.) низкого риска рекомендуется начать вести здоровый образ жизни. Первые три месяца можно попробовать обойтись без таблеток. Если спустя этот период времени показатели остаются высокими, назначается медикаментозное лечение. А вот при артериальной гипертензии 1-й степени с высоким риском, а также при повышении артериального давления от 160/100 рекомендуется незамедлительно начать принимать лекарства для снижения риска развития сердечно-сосудистых осложнений. При этом важно не забывать двигаться, соблюдать диету и не нервничать.
Пациентам с очень высоким уровнем риска рекомендуется начало антигипертензивной терапии даже при высоком нормальном артериальном давлении (130-139/85-89 мм рт. ст.). Лекарства, скорее всего, придется применять постоянно под наблюдением врача, возможно, с заменой препаратов или коррекцией дозы.
Цель терапии — вернуть показатели тонометра к отметкам 120-130/70-80 (для пациентов от 18 до 65 лет) и 130-140/70-80 (для пациентов старше 65 лет).
Источник
Лечение ожирения – шаг к контролю артериального давления
Ожирение на сегодняшний день рассматривается как мировая эпидемия и одна из основных проблем общественного здравоохранения. В 2008 г. около 1,5 млрд взрослых людей во всем мире имели избыточный вес, 500 млн страдали ожирением. Во всем мире распространенность ожирения неуклонно растет на протяжении нескольких последних 10-летий: индекс массы тела (ИМТ) увеличивался на 0,4-0,5 кг/м2 во всем мире с 1980 по 2008 г. [1]. Ожирение ассоциировано с повышенной заболеваемостью, инвалидизацией и преждевременной смертностью от сердечно-сосудистых заболеваний (ССЗ), сахарного диабета (СД), рака и заболеваний опорно-двигательного аппарата. В зависимости от тяжести ожирения продолжительность жизни пациентов с избыточным весом и ожирением сокращается на срок от 4 до 10 лет [2-4], повышение смертности среди пациентов обусловлено в основном частым развитием ССЗ.
Артериальная гипертензия (АГ) наблюдается у большинства пациентов с ожирением — примерно у 80% мужчин и около 60% женщин, ее распространенность коррелирует со степенью ожирения и значительно повышает риск развития инсульта, инфаркта и заболеваний периферических артерий [5].
В этой связи наиболее актуальны обсуждение проблем, связанных с патогенезом развития АГ у пациентов с ожирением, и поиск способов коррекции массы тела и контроля уровня АД.
Патофизиологические механизмы развития АГ у пациентов с ожирением
Во многих исследованиях показано, что ожирение тесно коррелирует с АД и считается одним из ведущих факторов риска развития АГ [6, 7]. У тучных пациентов риск развития АГ в 2-3 раза превышает таковой у пациентов с нормальной массой тела [8]. Средние показатели систолического (САД) и диастолического (ДАД) АД у пациентов с ожирением превышают показатели АД у пациентов c нормальной массой тела на 9 и 7 мм рт. ст. у мужчин и на 11 и 6 мм рт. ст. — у женщин [9]. Даже у детей наличие ожирения, согласно канадским наблюдениям, в 7 раз повышает риск развития АГ [10].
Отличительной чертой первичного ожирения является чрезмерное отложение жира в организме. Первичное ожирение является следствием нарушения взаимодействий адипоцитов и гипоталамуса, по этой причине изменяется пищевое поведение больного; кроме того, дополнительное снижение физической активности усугубляет проблему. Многими авторами первичное ожирение характеризуется как алиментарно-конституционально-гиподинамическое. Главная отличительная черта первичного ожирения — это относительная (80%) или абсолютная (20%) лептинорезистентность с гиперлептинемией и, часто, гиперинсулинемией.
Жировая ткань состоит из зрелых адипоцитов, преадипоцитов, эндотелиальных клеток и макрофагов и на сегодняшний день рассматривается не как пассивное хранилище триглицеридов, а как самостоятельный эндокринный и паракринный орган [11, 12]. Адипоциты — функциональные единицы жировой ткани, способные синтезировать и секретировать в кровоток различные биологически активные соединения пептидной и непептидной природы. Избыток висцеральной жировой ткани у пациентов с избыточной массой тела и ожирением характеризуется гипертрофией адипоцитов и инфильтрацией ткани макрофагами.
Ожирение, связанное с АГ, некоторыми экспертами признается как отдельный фенотип, требующий тщательного подхода к диагностике, лечению и профилактике.
Ведущими механизмами развития АГ при ожирении являются активация симпатоадреналовой (САС) и ренин-ангиотензин-альдостероновой (РААС) систем [13].
Нейрогенный характер АГ при ожирении подтверждается повышением активности симпатической нервной системы (СНС) в сосудах почек и скелетной мускулатуры [14]. В исследовании NAS (Normotensive Aging Study) было обнаружено повышение уровня норадреналина в моче, пропорциональное ИМТ [15]. При снижении веса активность СНС уменьшается [16, 17]. Выраженное влияние на АД оказывают вегетативный дисбаланс и психоэмоциональный стресс, что проявляется в нарушении циркадного профиля, преимущественно САД. Чем больше вес, тем больше выражены колебания САД. У 50% пациентов с инсулинорезистентностью (ИР) наблюдаются симпатико- и гиперсимпатикотония. Гиперсимпатикотонический вариант функционирования сердечно-сосудистой системы ассоциируется с высокой степенью ожирения [18].
Возникновение АГ при ожирении связывают с ростом активности центральных отделов регуляции СНС под воздействием гиперинсулинемии и ИР. Инсулин может повышать активность САС сам по себе, но отчасти это может быть связано с действием лептина. Известно, что по мере увеличения степени ожирения тощаковый уровень лептина, который секретируется адипоцитами, растет. Лептин увеличивает активность СНС, особенно в почках. Это приводит, с одной стороны, к высокому выбросу и увеличению частоты сердечных сокращений, а с другой — к повышению реабсорбции натрия и увеличению внутрисосудистого объема крови [19].
Установлено наличие взаимосвязи между РААС и CНC. С активацией СНС связывают усиление секреции ренина в почках, и происходит это независимо от внутрипочечной сенсорной системы, регулирующей секрецию ренина почками. Более того, увеличение циклического аденозинмонофосфата под влиянием катехоламинов стимулирует экспрессию ангиотензиногена (АТ) в адипоцитах человека [20]. Таким образом, нарушение регуляции САС при ожирении также способно стимулировать активность РААС.
Гиперактивация РААС — один из ключевых механизмов развития АГ при ожирении. Исследования на животных показывают, что жировая ткань является дополнительным важным источником АТ, ангиотензинпревращающего фермента и ренина, и при наличии ожирения доля компонентов РААС, вырабатывающихся в жировой ткани, среди циркулирующих уровней этих компонентов становится весьма значимой [21].
Активность тканевой РААС тесно связана с продукцией адипокинов жировой тканью. Показано, например, что АТ II вызывает экспрессию лептина в адипоцитах [22]. Было высказано предположение, что такая активность свойственна только локально синтезируемому АТ II в отличие от системного АТ II [23].
Широко известно, что висцеральная жировая ткань вырабатывает большое количество биологически активных пептидов, многие из которых оказывают негативное влияние на развитие и прогрессирование АГ.
Самый известный гормон жировой ткани — лептин, он участвует в регуляции аппетита, активируя центр насыщения. Циркулирующие уровни лептина коррелируют с наличием и степенью ожирения и повышены у тучных людей. Оказывается, что у пациентов с избыточной массой тела развивается резистентность к лептину, и, несмотря на его высокую концентрацию в плазме, аппетит не подавляется.
Была обнаружена взаимосвязь между уровнем лептина и развитием АГ. Научные данные свидетельствуют о нескольких механизмах развития АГ при повышении уровня лептина. Во-первых, лептин изменяет активность почечной Na-, K-АТФ-азы, которая отвечает за уровень натрия [24]. Во-вторых, лептин активирует РААС. Также выявлена способность ренина к повышению активности СНС. Симпатическая стимуляция локальной почечной РААС, в свою очередь, ведет к повышению секреции АТ II, альдостерона, задержке воды и натрия в организме и, как следствие, к повышению АД. Дополнительный вклад в развитие АГ, опосредованной лептином, заключается в его способности к потенцированию прессорного эффекта норадреналина [25]. В-третьих, высокие уровни лептина связаны с резистентностью к инсулину, что тоже может быть одним из механизмов развития и прогрессирования гипертензии [26]. И, наконец, лептин может совместно с другими провоспалительными цитокинами вызывать внутрисосудистый окислительный стресс, что приводит к усугублению АГ [27].
Ведутся активный научный поиск молекулярных механизмов биосинтеза адипопродуцируемых гормонов, определение их роли в развитии ожирения, ИР и связанных с ними кардиоваскулярных заболеваний. Выявлено, что избыток висцеральной жировой клетчатки приводит к увеличению содержания гормонов, усиливающих проявление ИР (резистин, фактор некроза опухолей-α (ФНО-α), ингибитор активатора плазминогена-1 (ИАП-1), интерлейкин-6 (ИЛ-6), лептин, инсулиноподобный фактор роста-1), и снижению концентрации адипонектина, уменьшающего проявления ИР [28].

В дополнение к эффектам лептина гиперпродукция провоспалительных адипокинов ИЛ-6, ФНО-α, ИАП-1 и С-реактивного белка способствует развитию и поддержанию системного воспалительного ответа и окислительного стресса [29]. Наоборот, адипонектин является важным стимулятором NO-синтазы и дополнительно обеспечивает защиту от окислительного стресса и резистентности к инсулину. Снижение уровня циркулирующего адипонектина при ожирении связано с подавлением его синтеза провоспалительными адипокинами.
Все вышеперечисленные метаболические нарушения не только увеличивают риски развития ССЗ, но и, вызывая резистентность к инсулину, способствуют развитию СД 2-го типа. Следует отметить, что гиперинсулинемия и ИР при ожирении могут вызывать АГ посредством не только гиперстимуляции САС, но и через реализацию антинатрийуретического эффекта [30].
Есть и другие механизмы, посредством которых ожирение может способствовать развитию АГ. Например, апноэ сна — частое осложнение ожирения, может вызвать изменения в гипоталамо-гипофизарно-надпочечниковой системе, повышение уровня кортизола, а также дополнительную активацию СНС (рис. 1).
Вклад снижения веса в контроль уровня АГ
Краеугольным камнем лечения АГ у пациентов с избыточной массой тела или ожирением является непосредственно снижение веса. Не менее важную роль в коррекции уровня АД играет соблюдение низкосолевой диеты. Потеря веса снижает гиперактивацию РААС и СНС, а уменьшение объема висцерального жира позволяет снизить выраженность ИР, что дополнительно способствует натрийурезу. В настоящее время доказано, что уменьшение массы тела на 10-15% от исходной способствует повышению чувствительности к инсулину, улучшает показатели углеводного и липидного обмена, а также позволяет снизить уровень АД при его повышении [31, 32].
Основа мероприятий по коррекции массы тела — изменение образа жизни, повышение физической активности и изменение диеты с целью достижения баланса между потреблением и расходованием энергии. Наиболее эффективной и физиологичной следует считать диету со сниженным содержанием насыщенных жиров, повышением доли сложных углеводов, обеспечивающую умеренный дефицит калорийности в 500-600 кКал. Сочетание повышенной физической нагрузки с калорийными ограничениями приводит к более выраженному снижению веса и изменениям конфигурации тела (жир по сравнению с мышцами), чем только диета или только физическая активность [33]. При недостаточной эффективности немедикаментозных методов лечения или наличии определенных показаний возникает необходимость медикаментозной или даже хирургической коррекции веса тела, но эти мероприятия должны осуществляться только на фоне продолжающихся немедикаментозных вмешательств [34]. Показанием к применению лекарственных препаратов, снижающих вес, является ИМТ ≥30 кг/м2 или ≥27 кг/м2 в сочетании с абдоминальным ожирением, наследственной предрасположенностью к СД 2-го типа и наличием факторов риска сердечно-сосудистых осложнений (дислипидемия, АГ и СД 2-го типа).
Фармакотерапия помогает пациентам уменьшить связанные с ожирением риски для здоровья и улучшить качество жизни. Она также помогает предупредить развитие сопутствующих заболеваний, связанных с ожирением (например, АГ, СД 2-го типа). Определяя медикаментозную тактику лечения ожирения, следует помнить о высокой степени сердечно-сосудистого риска у больных с ожирением и учитывать влияние препаратов центрального действия [35].
Эффективность фармакотерапии следует оценивать через 3 мес. Если достигнуто удовлетворительное снижение массы тела (более 5% у лиц, не страдающих СД, и более 3% у лиц с СД), то лечение продолжают; в противном случае (отсутствие ответа на лечение) препараты отменяют [36, 37].
Считается, что на первых этапах вполне реально снизить вес на 5-10% от исходного, чтобы оценить положительное влияние потери веса на заболевания, связанные с ожирением. Снижение веса на 1 кг приводит к снижению САД на 1,1 мм рт. ст. (95% доверительный интервал (ДИ) 0,7-1,4) и ДАД — на 0,9 мм рт. ст. (95% ДИ 0,6-1,3) [38]. Уменьшение веса на 5 кг снижает уровень глюкозы у пациентов с СД на 1 ммоль/л, или на 18 мг%, что соответствует эффекту некоторых гипогликемических препаратов, при этом улучшение контроля над углеводным обменом не зависит от способа, которым оно было достигнуто [39].
Эффективность модификации образа жизни в отношении снижения АД у пациентов с избыточной массой тела зависит от величины потери веса. Уменьшение всего на 2 кг посредством диеты может позволить, по данным исследований, снизить САД на 4 мм рт. ст. и ДАД — на 3 мм рт. ст. [40]. Метаанализ 25 рандомизированных исследований показал, что снижение веса на 5,1 кг, достигнутое ограничением калоража, повышением физической активности или сочетанием того и другого, может привести к снижению САД на 4,4 мм рт. ст. и ДАД — на 3,6 мм рт. ст. (табл. 1). Каждый 1 кг потери веса связан в среднем с уменьшением САД на 1 мм рт. ст. и ДАД — на 0,92 мм рт. ст. Потеря более 5 кг веса связана с более значимым снижением АД: САД в среднем снижается до 6,6 мм рт. ст., а ДАД — на 5,1 мм рт. ст. У пациентов с ожирением II степени (ИМТ 35-39,9 кг/м2) или III степени (ИМТ >40 кг/м2) уменьшение АД после снижения веса более чем на 10 кг еще сильнее выражено: САД уменьшается на 15 мм рт. ст., а ДАД — на 6 мм рт. ст. [41, 42].
Физическая нагрузка (аэробные упражнения) приводит к снижению уровня АД у пациентов как с повышенным АД, так и с его нормальным значением. Метаанализ 54 рандомизированных контролируемых исследований позволил сделать вывод, что аэробные упражнения могут снизить САД и ДАД на 3,8 и 2,6 мм рт. ст. соответственно, в то время как потеря веса составила всего 0,4 кг [43]. Тем не менее это указывает на то, что физические упражнения позволяют корректировать уровень АД независимо от снижения веса — вероятнее всего, за счет модулирования резистентности к инсулину и гиперинсулинемии.
Характер питания также оказывает благотворное влияние на снижение АД. Наиболее известна DASH-диета (Dietary Approaches to Stop Hypertension). После 8 нед. соблюдения диеты, богатой фруктами и овощами, обезжиренными молочными продуктами, с пониженным содержанием жиров САД и ДАД снизились на 11,4 и 5,5 мм рт. ст. соответственно у лиц с АГ по сравнению с контролем диеты [44]. При ограничении потребления соли от 3,5 до 1,2 г/сут и соблюдении диетических рекомендаций, согласно DASH, наблюдалось дальнейшее снижение САД на 7,1 мм рт. ст. у лиц без АГ и на 11,5 мм рт. ст. — у лиц с АГ [45].
Положительное действие снижения веса в лечении пациентов с АГ и другими ССЗ может заключаться также в том, что уменьшение количества внутрибрюшного жира ослабляет механическое сдавление почек, что может привести к улучшению их кровоснабжения и снижению активности РААС. Уменьшение жировой ткани внутри и вокруг почек может привести к снижению интерстициального давления, компрессии тонкой части петли Генле, увеличению кровотока в vasa recta, уменьшению канальцевой реабсорбции Na+ и воды [46]. Тем самым снижение веса, достигнутое как немедикаментозным, так и медикаментозным воздействием, может позволить скорректировать уровень АД.
Фармакотерапия ожирения и ее влияние на уровень АД
Медикаментозное лечение ожирения можно проводить только в дополнение к изменению образа жизни, если при этом не происходит необходимого снижения веса.
В настоящее время орлистат (оригинальный препарат Ксеникал®) является единственным препаратом, одобренным в качестве долгосрочной терапии ожирения. Орлистат тормозит всасывание жиров пищи в желудочно-кишечном тракте вследствие ингибирования желудочно-кишечных липаз — ключевых ферментов, участвующих в гидролизе триглицеридов пищи, высвобождении жирных кислот и моноглицеридов [47]. Это приводит к тому, что около 30% триглицеридов пищи не переваривается и не всасывается, что позволяет создать дополнительный дефицит калорий по сравнению с применением только гипокалорийной диеты.
В проспективном рандомизированном плацебо-контролируемом исследовании XENDOS (3304 пациента с ожирением) подтвердились эффективность и безопасность длительной терапии орлистатом (Ксеникал®) у больных ожирением: к концу 4-го года терапии уменьшение веса составило около 6 кг, а снижение САД и ДАД — 4,9 и 2,6 мм рт. ст. соответственно. У больных с ожирением и исходным ДАД более 90 мм рт. ст. к концу первого года терапии препаратом Ксеникал® ДАД уменьшилось на 7,9% [48]. Тем не менее дополнительный гипотензивный эффект орлистата по сравнению с плацебо довольно скромный: снижение САД только на 1,5 мм рт. ст. и ДАД — на 0,7 мм рт. ст. [49].
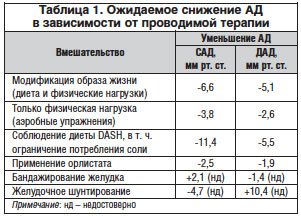
В Германии в исследовании 15 549 тучных пациентов с сопутствующими заболеваниями XXL (Xenical Large Study) среднее снижение массы тела составило 10,7%. Более 5% веса потеряли 87% пациентов, а 51% больных — более 10% от исходной массы тела на фоне терапии орлистатом на протяжении в среднем 7,1 мес. Снижение САД и ДАД в конце исследования составило 8,7 и 5,1 мм рт. ст. соответственно. У пациентов с АГ (их в исследовании был 41% от общего числа пациентов) в среднем САД снизилось на 12,9 мм рт. ст., а ДАД — на 7,6 мм рт. ст. [50].
Недавний метаанализ 4 исследований показал, что независимый от снижения веса гипотензивный эффект орлистата составляет -2,5 мм рт. ст. САД и -1,9 мм рт. ст. ДАД [51].
В российском исследовании препарата Ксеникал® у пациентов с АГ и метаболическим синдромом исходно средняя масса тела составила 111,5±5,4 кг, ИМТ — 36,9±1,3 кг/м2. До лечения ?